อาการของโรคกระดูกพรุน
ระยะแรกมักไม่มีอาการ แต่เมื่อเป็นมากขึ้นอาจมีอาการปวดหลังเรื้อรัง หลังโก่งค่อม ความสูงลดลง กระดูกหักง่ายกว่าคนปกติแม้ไม่มีอุบัติเหตุที่รุนแรง
การวินิจฉัยโรคกระดูกพรุน(1-2)
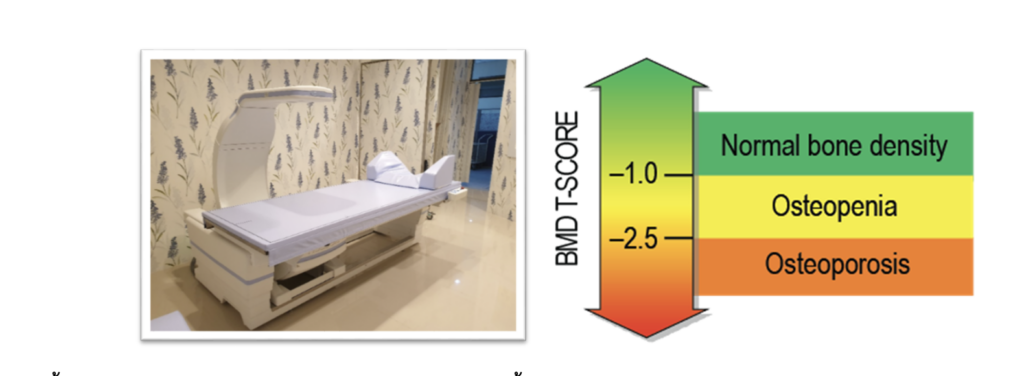
ปัจจุบันเราจะประเมินจากการวัดความหนาแน่นของกระดูก (bone mineral density: BMD) โดยใช้เครื่อง DXA ซึ่งย่อมาจาก Dual Energy X-ray Absorptiometry ในการวินิจฉัยโรคกระดูกพรุน ตามหลักเกณฑ์ขององค์การอนามัยโลก (WHO) รายละเอียดตามตาราง
| กระดูกปกติ
(Normal bone) |
ค่าความหนาแน่นกระดูกอยู่ภายใน 1 SD เมื่อเปรียบเทียบกับความหนาแน่นกระดูกของคนหนุ่มสาว (T-score > -1) |
| กระดูกบาง
(Osteopenia) |
ค่าความหนาแน่นกระดูกอยู่ระหว่าง – 1 SD และ – 2.5 SD เมื่อเปรียบเทียบกับความหนาแน่นกระดูกของคนหนุ่มสาว(-2.5 < T-score < -1) |
| กระดูกพรุน (Osteoporosis) | ค่าความหนาแน่นกระดูกมีค่าเท่ากับ -2.5 SD หรือต่ำกว่า เมื่อเปรียบเทียบกับความหนาแน่นกระดูกของคนหนุ่มสาว (T-score < –2.5 SD) |
| กระดูกพรุนระดับรุนแรง
(Severe osteoporosis) |
ค่าความหนาแน่นกระดูกมีค่าเท่ากับ -2.5 SD หรือต่ำกว่า เมื่อเปรียบเทียบกับความหนาแน่นกระดูกของคนหนุ่มสาว (T-score < -2.5 SD) ร่วมกับมีการหักของกระดูก(Fragility fracture) |
ข้อบ่งชี้ในการส่งตรวจวัดความหนาแน่นของกระดูก(3) มีดังต่อไปนี้
- ผู้หญิงที่มีอายุตั้งแต่ 65 ปีขึ้นไป และผู้ชายที่มีอายุตั้งแต่ 70 ปีขึ้นไป
- ผู้หญิงอายุต่ำกว่า 65 ปี และผู้ชายอายุต่ำกว่า 70 ปี ที่มีปัจจัยเสี่ยงอย่างน้อย 1 ข้อ ดังต่อไปนี้
1 ผู้หญิงที่ถูกตัดรังไข่ทั้งสองข้างหรือหมดประจำเดือนก่อนอายุ 45 ปี
2.2 ผู้หญิงที่มีภาวะขาดฮอร์โมนเอสโตรเจนก่อนเข้าสู่วัยหมดประจำเดือนต่อเนื่องนานกว่า 1 ปี ยกเว้นกรณีตั้งครรภ์และให้นมบุตร
2.3 ผู้ที่รับประทานยาหรือฉีดยาสเตียรอยด์เป็นระยะเวลานาน
2.4 ผู้ที่มีประวัติบิดาหรือมารดาเคยกระดูกสะโพกหัก
2.5 ผู้หญิงวัยหมดประจำเดือนที่มีดัชนีมวลกายน้อยกว่า 20 กิโลกรัมต่อตารางเมตร
3. ผู้ที่มีผลตรวจเอกซเรย์พบภาวะกระดูกสันหลังบาง หรือกระดูกสันหลังทรุดผิดรูป
4. ผู้ที่มีประวัติกระดูกหักจากอุบัติเหตุที่ไม่รุนแรง
5. ผู้ที่มีส่วนสูงลดลงมากกว่า 4 เซนติเมตร หรือวัดได้ลดลงมากกว่า 2 เซนติเมตรต่อปี
6. ผู้ที่อยู่ในกลุ่มความเสี่ยงปานกลางขึ้นไปจากการตรวจคัดกรองด้วย OSTA index หรือ KKOS score หรือ nomogram
ส่วนการตรวจเลือดเพื่อหาค่า biochemical markers of bone turnover ได้แก่ CTx, P1NP และ N-MID Osteocalcin ยังไม่แนะนำให้ใช้ในการวินิจฉัยโรคกระดูกพรุน เนื่องจากผลเลือดมีการเปลี่ยนแปลงได้จากหลายปัจจัย และอาจพบความผิดปกติได้ในหลายโรคที่ไม่ใช่โรคกระดูกพรุน แต่อาจใช้ร่วมกับผลตรวจความหนาแน่นของกระดูกในการประเมินความเสี่ยงของการเกิดกระดูกหักได้ และมีประโยชน์ในแง่ของการติดตามการรักษา โดยแนะนำให้ตรวจก่อนเริ่มให้ยารักษาโรคกระดูกพรุนและประเมินซ้ำภายหลังการรักษาที่ 3, 6 และ 12 เดือน ช่วยให้ทราบการตอบสนองต่อการรักษาด้วยยาได้รวดเร็วกว่าการใช้เครื่อง DXA
บทความโดย นพ.ธนวัฒน์ อำพันทรัพย์ แพทย์ผู้เชี่ยวชาญด้านโรคกระดูกพรุน และโรคกระดูกในผู้สูงอายุ รพ.ตำรวจ
เอกสารอ้างอิง
- National Osteoporosis Foundation. Physician’s guide to prevention and treatment of osteoporosis. Washington, DC: National Osteoporosis Foundation 1999.
- NIH Consensus Development Panel on Osteoporosis Prevention, Diagnosis and Therapy. Osteoporosis prevention, diagnosis and therapy. JAMA 2001; 285:785-795.
- คำแนะนำเวชปฏิบัติการดูแลรักษาโรคกระดูกพรุน มูลนิธิโรคกระดูกพรุนแห่งประเทศไทย พ.ศ. 2564
